脳神経外科について
脳神経外科 では、脳、脊髄、末梢神経 および関連する 血管、骨、筋肉 などの付属機関を含む 神経系全般の疾患 に対し、医学的知見に基づいた専門的な診療 を提供しています。

頭痛外来
頭痛とは
頭痛 とは、「頭部の一部または全体に生じる痛み」の総称です。
国際頭痛学会 が定める「国際頭痛分類第3版(2018年)」では、頭痛は367種類 に分類されており、大きく 一次性頭痛(92種類) と 二次性頭痛(180種類) に分けられます。
一次性頭痛 には 片頭痛、緊張型頭痛、群発頭痛 などが含まれ、二次性頭痛 には 脳出血や髄膜炎、薬剤の影響 などが原因となる頭痛があります。

一次性頭痛
一次性頭痛 とは、他の疾患が原因ではなく、頭痛そのものが病気として発症するもの を指します。これらは 慢性頭痛 とも呼ばれ、その中でも 片頭痛、緊張型頭痛、群発頭痛 の3つが代表的です。
国内の有病率は、片頭痛が約8.4%、緊張型頭痛が約22.3%、群発頭痛が約0.4% と報告されています。
二次性頭痛
二次性頭痛とは、他の病気や特定の原因によって引き起こされる頭痛 を指します。
例えば、くも膜下出血などの脳卒中、髄膜炎などの感染症、脳腫瘍 などに伴って発生することがあります。これらの頭痛は、早期診断と適切な対応が重要 です。
頭痛外来について
一般的に、頭痛外来を受診する患者のうち、約60~80%は一次性頭痛の片頭痛 であると報告されています。しかし、診療の際には、まず 危険な二次性頭痛を見逃さないことが重要 です。
二次性頭痛を除外するための検査 としては、CT検査よりもMRI検査が有用 とされています。
当院の診療
当院の 頭痛専門医による頭痛外来 では、まず「頭痛問診票」をもとに詳しく話を伺った後、MRI検査を行い、危険な二次性頭痛がないかを診断 します。
二次性頭痛と診断された場合 には、必要に応じて適切な医療機関へ紹介 します。
一次性頭痛が疑われる場合 は、さらに詳しく問診や診察 を行い、片頭痛、緊張型頭痛、群発頭痛 など、頭痛の種類を詳しく診断 します。
一次性頭痛の診断と治療は、一日で確定できるものではありません。
正確な診断を行うためには、日々の頭痛の状態を記録する「頭痛ダイアリー」が重要です。
頭痛ダイアリー は、診断や治療に役立つだけでなく、医師と患者の間で情報を共有するための大切なツール でもあります。
日本頭痛学会のホームページ から頭痛ダイアリーをダウンロード することができ、また スマートフォン用の頭痛記録アプリ を活用することも可能です。
参考ページ
主な頭痛の種類
片頭痛
片頭痛 は、日常生活に支障をきたす頭痛発作を繰り返す脳神経の疾患 です。一般人口における有病率は約8.4% と報告されており、頭痛外来を受診する患者の60~80%が片頭痛 とされています。
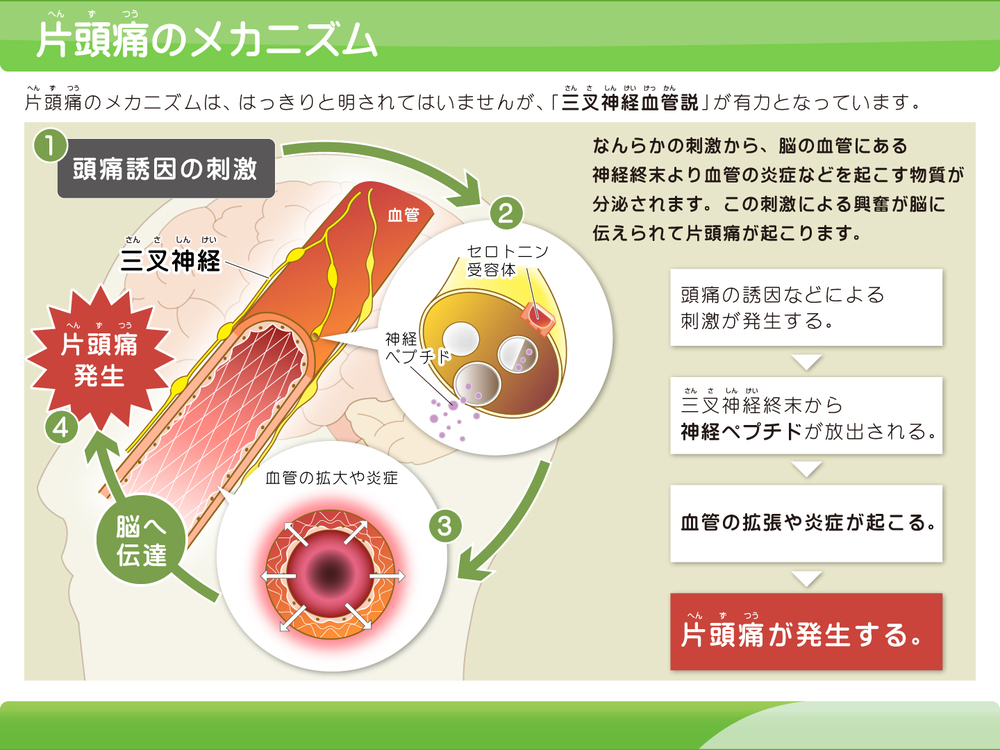
身体のリズムや環境の変化 により、脳内のセロトニンが減少 すると、血管周囲の三叉神経が刺激 されます。これにより、三叉神経終末から神経ペプチド(CGRPなど)が放出 され、血管拡張や炎症 が生じ、「ズキンズキン」とした痛みを伴う片頭痛が発生すると考えられています(三叉神経血管説)。
症状
片頭痛 は、週に2回から月に2回程度の頻度 で繰り返し、「ズキンズキン」と脈打つような痛みが 4時間から、長い場合は72時間続く ことがあります。
通常、頭の片側に起こることが多い ですが、約40%の人では両側に生じる こともあります。
片頭痛は女性に多く、男性の約4倍 とされており、発症のピークは30歳代 と報告されています。思春期頃から増加し、60歳頃には減少する傾向 があります。
発作の誘因 には、ストレス、ストレスからの解放、睡眠の過不足、天候の変化、空腹、アルコール、におい、音、光、月経周期 など、さまざまな要因が関与します。発作の誘因を正確に把握するために、患者ごとに「頭痛ダイアリー」を用いて記録することが推奨 されます。
また、発作の数日前から数時間前にかけて、食欲の変化、倦怠感、感覚過敏、むくみ などの予兆を感じる ことがあります。さらに、発作の前兆として、閃輝暗点(視界にジグザグ模様が現れ、広がっていく症状) を経験する人もいます。
治療
片頭痛の治療は、予防治療 と 急性期治療 に分かれます。
予防治療
予防治療 としては、バルプロ酸(抗てんかん薬)、プロプラノロール(β遮断薬)、アミトリプチリン(抗うつ薬)、ロメリジン(Ca拮抗薬)などが使用されます。
近年、片頭痛の病態に深く関与する CGRP(カルシトニン遺伝子関連ペプチド)に着目した治療薬が開発され、CGRP関連製剤(注射薬)が新たな治療選択肢として加わりました。
これらの薬剤は、片頭痛の発症に関与するCGRPの働きを抑えることで、頭痛の頻度や強さを軽減し、生活の質(QOL)の改善を目指す予防治療薬 です。
現在、日本で使用されているCGRP関連注射薬には、
- ガルカネズマブ(エムガルティ®皮下注)
- フレマネズマブ(アジョビ®皮下注)
- エレヌマブ(アイモビーグ®皮下注)
の3種類があります。いずれも月1回の皮下注射で使用され、内服薬による予防治療で十分な効果が得られなかった患者さんや、片頭痛の頻度が多く日常生活に支障をきたしている方に用いられています。
これらのCGRP関連製剤は、従来の予防薬とは異なり、片頭痛の発症メカニズムに直接作用する治療薬 である点が特徴です。臨床試験や実臨床において、片頭痛日数の減少や症状の軽減が示されており、近年の片頭痛診療において重要な役割を担っています。
ガルカネズマブ(エムガルティ®皮下注)
フレマネズマブ(アジョビ®皮下注)
エレヌマブ(アイモビーグ®皮下注)
このような注射薬によるCGRP関連治療に加え、2025年12月、CGRPの働きを抑える「飲み薬」タイプの新しい治療薬 も使用できるようになりました。
リメゲパント(ナルティーク®OD錠)は、CGRP(カルシトニン遺伝子関連ペプチド)受容体を阻害する経口薬 で、CGRP関連薬剤の一つです。
片頭痛発作時の 急性期治療 として使用できるだけでなく、発作の頻度を減らす予防治療にも用いることができる点が特徴です。
CGRPは片頭痛の発症に深く関与する神経伝達物質であり、ナルティーク®OD錠はこのCGRPの受容体を選択的に抑制することで、片頭痛の痛みや随伴症状を改善します。血管収縮作用を持たない ため、トリプタン製剤が使用しにくい患者さんにも選択肢となる場合があります。
OD錠(口腔内崩壊錠)のため、水なしで服用でき、発作時にも服用しやすい製剤です。国内外の臨床試験において、片頭痛症状の改善や片頭痛日数の減少が示されており、安全性にも配慮されたCGRP関連治療薬 として位置づけられています。
リメゲパント(ナルティーク®OD錠)
急性期治療
急性期治療 には、スマトリプタン、ゾルミトリプタン、エレトリプタン、リザトリプタン、ナラトリプタン といった トリプタン製剤 が用いられます。
これらの薬剤は、片頭痛が発症して早い段階で内服することが重要 とされており、多くの患者さんで有効性が確認されています。
一方で、トリプタン製剤には 血管収縮作用 があるため、心血管疾患を有する患者さんや、そのリスクが高い場合には使用が制限されること があります。
そのような背景から、血管収縮作用を伴わない急性期治療薬 として、ラスミジタン(レイボー®錠)が臨床現場で使用されています。
レイボー®錠は、トリプタンとは異なる作用機序を持ち、発売以降の使用経験も蓄積され、患者さんの状態に応じた治療選択肢の一つとして位置づけられています。
また前述のとおり、CGRPの働きを抑える経口薬であるナルティーク®OD錠 も、急性期治療として使用できる薬剤 として加わりました。
予防治療としてだけでなく、片頭痛発作時の治療にも用いることができる点 が特徴であり、患者さんの頭痛の頻度やこれまでの治療歴に応じて、適切に使い分けています。
ラスミジタン(レイボー🄬錠)
緊張型頭痛
緊張型頭痛 は、一次性頭痛の中で最も多い とされる頭痛であり、生涯有病率は12.9~78% と報告されています。
症状
軽度から中等度の「押されるような」「締め付けられるような」両側性の痛み が、一日中持続する ことがあります。
誘因 としては、ストレス、緊張、運動不足、肥満、長時間の同じ姿勢 などが関与するとされています。
治療
治療 には、薬物治療 と 非薬物治療 があります。
急性期 には、アセトアミノフェン や 非ステロイド性消炎鎮痛薬(NSAIDs) などの鎮痛薬が使用され、予防治療 としては、アミトリプチリン(抗うつ薬) が用いられることがあります。
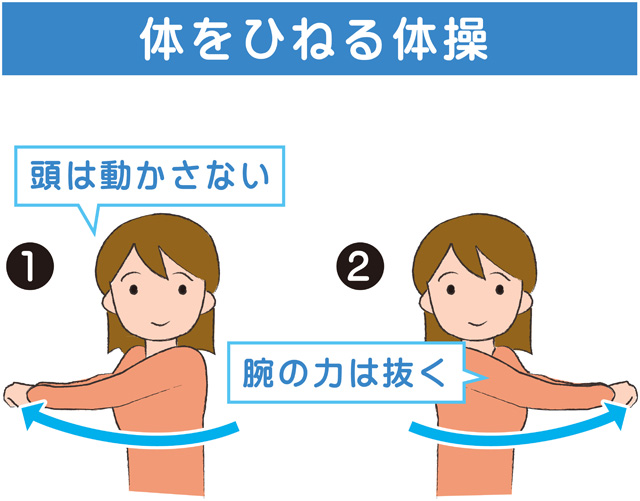
一方、軽い運動やストレッチ、適切な休養や気分転換 などの 非薬物治療 も重要です。特に、首や肩周りの筋肉をほぐす運動(頭痛体操) は、症状の緩和に役立つ とされています。
群発頭痛
群発頭痛 は、片側の目の奥に強い痛みが生じる一次性頭痛 の一つであり、発作が始まると 1~2か月の間、連日続く ことがあります。
頭痛が集中的に発生する期間を「群発期」、頭痛が起こらない期間を「寛解期」と呼び、群発期は年に1~2回、あるいは2~3年に1回 現れることがあります。
頭痛の頻度は1日1回程度 ですが、隔日~1日8回の範囲で発生 することがあり、1回の頭痛は15分~180分の間で自然に軽快 するとされています。
また、群発頭痛は頭痛と同側に、自律神経症状(結膜充血・流涙・鼻閉・鼻漏など)が伴う のが特徴とされています。
原因
原因については諸説ありますが、正確には解明されていません。
20~30歳代の男性に多く、男性の発症率は女性の約5倍 とされています。
また、群発期には、アルコールの摂取が頭痛発作を誘発することがほぼ一定の傾向として認められています。
治療
治療 には、急性期治療 と 予防治療 があります。
急性期治療 には、片頭痛の治療にも用いられる スマトリプタン皮下注射(片頭痛の治療にも使用される薬剤)や、高濃度酸素吸入(7L/分を15分間)などが行われます。当院では 在宅酸素療法(HOT)も取り扱っています。
予防治療としては、発作の頻度を抑えるために、狭心症や不整脈の治療にも用いられるベラパミルを用います。
薬剤の使用過多による頭痛(薬物乱用頭痛)
いわゆる頭痛持ちの患者 が、鎮痛薬やトリプタン製剤などの急性期頭痛治療薬を頻繁に服用 することで、もともとの一次性頭痛が悪化 したり、新たな頭痛が生じたりすることがあります。
このような頭痛は、薬剤の使用過多による頭痛(薬物乱用頭痛) と呼ばれています。
薬物乱用頭痛 は、もともとの頭痛として片頭痛が多い と報告されています。
その発症メカニズムは完全には解明されていません が、
- 鎮痛薬の使用が月に15日以上
- トリプタン製剤の使用が月に10日以上
に及ぶ場合、「薬剤の使用過多」 と判断されることがあります。
薬物乱用頭痛と診断された場合 には、原因となる薬剤の使用を調整することが重要 です。そのためにも、もとの頭痛の適切な予防や治療 を行いながら、慎重に対応していくことが求められます。
認知症
認知症 とは、脳の病気や障害などのさまざまな原因により、認知機能が以前より低下し、その結果として日常生活に支障をきたした状態 を指します。
認知機能の障害 には以下のようなものがあり、このうち2つ以上が認められる場合、認知症と診断されることがあります。
- 記憶の障害
以前に話したことを忘れて同じことを繰り返す、物を置いた場所を忘れて探し回るなど。 - 実行機能の障害
自発的に、計画的に、効果的に、合目的的に行為を遂行することが困難、個々の認知機能を使いこなすことが難しい等 - 注意の障害
注意を持続できない、必要な情報に集中できない、複数のことに注意を向けることが難しくなるなど。 - 言語の障害
物や人の名前が思い出せない(呼称障害)、話し方がぎこちなくなる(流暢性の障害)、言葉の理解や復唱が困難になるなど。 - 社会的認知及び判断の障害
他者の思考や感情を推測することが難しくなる、共感や同情の感情が薄れるなど。 - 精神運動速度の低下
情報の処理速度が遅くなる、考えたり作業を行うのに時間がかかるなど。 - 視覚認知又は視空間認知の障害
顔や物を見ても認識しにくくなる、片側の視野が見えにくくなる、図形の模写が困難になる、道に迷いやすくなるなど。

認知障害を呈す主な疾患
認知障害を呈する主な疾患には以下のものがあります。
代表的な疾患
- アルツハイマー型認知症
記憶障害を中心に進行し、判断力や言語機能の低下がみられる。 - 血管性認知症
脳梗塞や脳出血などによる脳の血流障害が原因で発症する。症状は発症部位により異なり、段階的に進行することがある。 - レビー小体型認知症
幻視や注意力の変動、パーキンソン症状(手の震え、筋肉のこわばり)を伴うことがある。 - 前頭側頭型認知症
社会性の低下や行動の変化、言語の障害がみられることが特徴的。
可逆性(治療可能)の疾患
- 甲状腺機能低下症・ビタミン欠乏症などの代謝性疾患
甲状腺ホルモンの低下や栄養不足により、認知機能が一時的に低下することがある。 - 慢性硬膜下血腫
頭部外傷の後にゆっくりと血液がたまり、認知機能の低下や歩行障害を引き起こすことがある。 - 正常圧水頭症
歩行障害、尿失禁、認知機能の低下を特徴とする疾患で、適切な治療により改善する可能性がある。
これらの 認知症 は、早期発見と適切な対応が重要 です。
全認知症の5~10%には可逆性(治療可能)とされる疾患 が含まれます。たとえば、慢性硬膜下血腫や正常圧水頭症 による認知症では、発症後半年から1年以内に脳神経外科手術を行うことで、症状の改善が期待できる場合 があります。
アルツハイマー型認知症 に対しては、コリンエステラーゼ阻害薬による薬物治療 が行われ、症状の進行を抑制 することができます。治療は早期に開始することが推奨されており、早い段階での対応が重要 とされています。
また、最近では 抗アミロイドβ抗体(レカネマブ・ドナネマブ) が登場し、アルツハイマー病の新たな治療選択肢 となっています。
- レカネマブ(商品名 レケンビ)
- ドナネマブ(商品名 ケサンラ)
これらの薬剤は、アミロイドβの蓄積を抑制することで病態の進行を遅らせることを目的とした治療薬 であり、軽度認知障害(MCI)や早期アルツハイマー病の患者に対して使用されること があります。
治療
当院では、採血、CT・MRI検査、認知機能検査(HDS-R〈長谷川式認知症スケール〉、MMSE〈ミニメンタルステート検査〉など) を実施し、診断を行います。診断結果に基づき、適切な薬物治療を検討 します。
また、可逆性(治療可能)とされる疾患が認められた場合 や、より専門的な診療が必要と判断される場合 には、適切な医療機関をご紹介 します。
下垂体疾患
下垂体 は、脳の底部(脳底部)に位置する、1gに満たない小さな内分泌器官 です。全身のさまざまな内分泌器官の働きを調整するホルモンを分泌し、重要な役割を担っています。
下垂体は、前葉、茎部、後葉の3つに分かれています。
- 前葉:
副腎皮質刺激ホルモン(ACTH)、卵胞刺激ホルモン(FSH)、黄体形成ホルモン(LH)、成長ホルモン(GH)、プロラクチン(PRL)、甲状腺刺激ホルモン(TSH)の6種類のホルモンを産生・分泌 する。 - 茎部:
下垂体と視床下部をつなぐ役割 を担い、視床下部で産生されたホルモンを後葉へ輸送する。 - 後葉:
視床下部で作られた バゾプレシン(抗利尿ホルモン:ADH) と オキシトシン を貯蔵し、分泌する。
下垂体疾患 は、下垂体に腫瘍や炎症などが生じることで発症 します。当院では、特に 下垂体内分泌腫瘍(下垂体腺腫)をはじめとする腫瘤性疾患について、検査・診断を行っています。
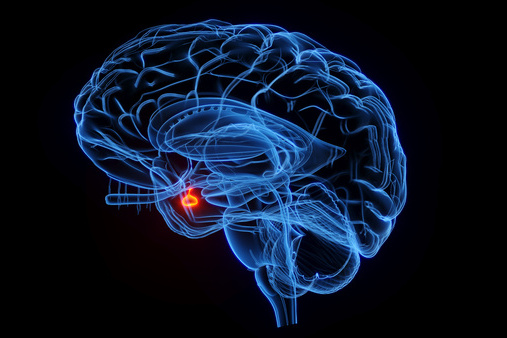
下垂体神経内分泌腫瘍(下垂体腺腫)
下垂体神経内分泌腫瘍(下垂体腺腫) は、下垂体に発生する腫瘍 で、多くは良性 です。
下垂体前葉ホルモンが腫瘍から産生・分泌されることがあり、ホルモン異常を引き起こす場合 があります。
また、下垂体のすぐ上には視神経が存在するため、腫瘍が大きくなると視神経を圧迫し、視力や視野に障害を生じる ことがあります。
下垂体神経内分泌腫瘍(下垂体腺腫) は、ホルモン異常を伴う機能性腫瘍(45.7%) と、ホルモン異常を伴わない非機能性腫瘍(54.3%) に分類されます。
- 機能性下垂体神経内分泌腫瘍(ホルモンを分泌するタイプ)
- 最も多いのは成長ホルモン(GH)産生腫瘍(20.1%)
- 次にプロラクチン(PRL)産生腫瘍が続く
- 非機能性下垂体神経内分泌腫瘍(ホルモン分泌を伴わないタイプ)
- 視神経を圧迫し、視力や視野障害の原因となることがある
症状
成長ホルモン(GH)が過剰に分泌 されると、顔つきの変化、手足の肥大 などがみられることがあり、これは 先端巨大症 と呼ばれます。
また、プロラクチン(PRL)が過剰に分泌 されると、乳汁分泌や月経不順、無月経 などの症状が現れることがあります。
ホルモン異常を伴わない非機能性下垂体神経内分泌腫瘍(下垂体腺腫) でも、頭痛や視力・視野の異常 などの症状がみられることがあります。
診断・治療
下垂体疾患が疑われる場合、診断には 採血(内分泌基礎値測定) および 頭部MRI(下垂体MRI) が必要となります。
治療方針 は、保存的治療、内服治療、手術治療のいずれかを検討 し、手術が必要と判断された場合には、適切な専門医療機関をご紹介 します。
脳卒中(脳血管障害)
ら「(脳が)卒然として(突然)中る(あたる)」ことを「卒中」といいます。
これは、突然邪風(悪い風)にあたって手足が動かなくなり倒れる ことを指し、現在の 脳卒中の語源 となっています。
脳卒中 は、脳の血管が詰まる(脳梗塞) または 破れる(脳内出血、くも膜下出血) ことで、脳の機能に障害が生じる病気 です。
これらは総称して 脳血管障害 とも呼ばれます。
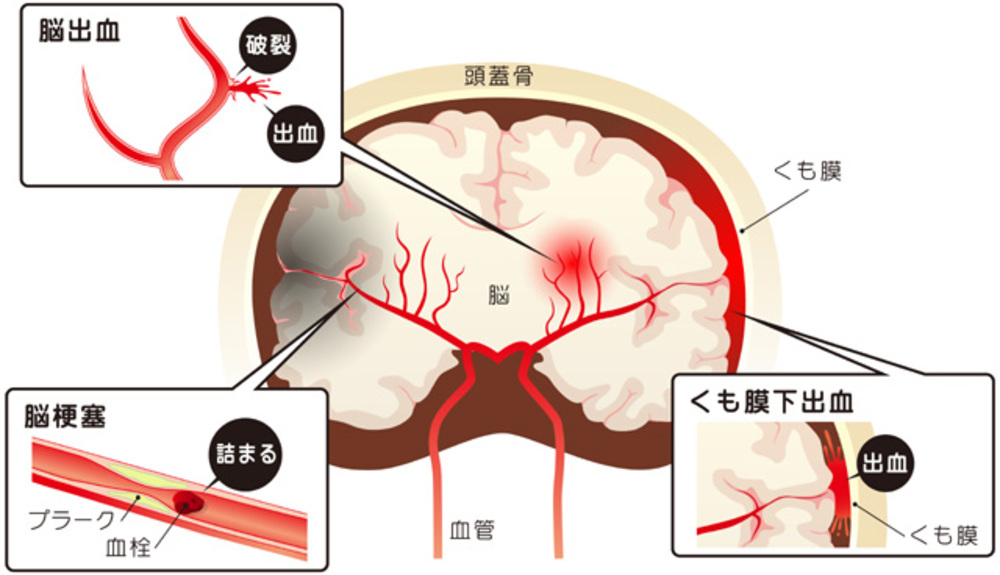
脳梗塞
脳の血管が詰まることで、脳組織が損傷を受ける病気 です。
発症の原因 としては、生活習慣病(高血圧症、脂質異常症、糖尿病など)により動脈硬化が進行し、脳の血管が狭くなること が挙げられます。
また、心房細動という不整脈 がある場合、心臓内で血栓が形成され、それが剥がれて脳の血管を詰まらせる ことでも発症することがあります。
脳内出血
主に 高血圧症が原因 とされ、細い脳血管の壁が脆くなり、破裂することで脳内に出血 が生じると考えられています。
くも膜下出血
脳の表面にあるくも膜下腔で発生し、主に脳動脈瘤(脳血管にできた瘤〈こぶ〉)が破裂することで起こる ことが多い病気です。
症状としては、突然の激しい頭痛が特徴 とされています。発症すると重篤な経過をたどることがあり、生命に関わる こともあります。
いずれの 脳卒中も、早期の診断と治療が重要 です。診断が確定した場合には、適切な専門医療機関をご紹介 します。
また、脳卒中は発症後に後遺症が残ることが多いため、予防が非常に重要 です。当院では、脳卒中の予防として、そのリスクとなる生活習慣病の管理・治療 にも取り組んでいます。
頭部外傷
頭部外傷 は、さまざまな外傷の中でも頻度が高い とされています。原因として、
- 乳幼児 では 墜落
- 学童 では 交通事故
- 思春期 では 自転車やスポーツ
- 高齢者 では 転倒や転落
が多くみられます。
頭部外傷の急性期診療では、CT検査が第一選択 とされています。
CT検査にて急性硬膜外血腫、急性硬膜下血腫、脳挫傷・外傷性脳内血腫が確認された場合、専門的な治療が必要となることがあり、適切な医療機関をご紹介 します。
また、頭部外傷に伴う頭部挫創(傷)がある場合 には、縫合処置などの創傷処置を行います。
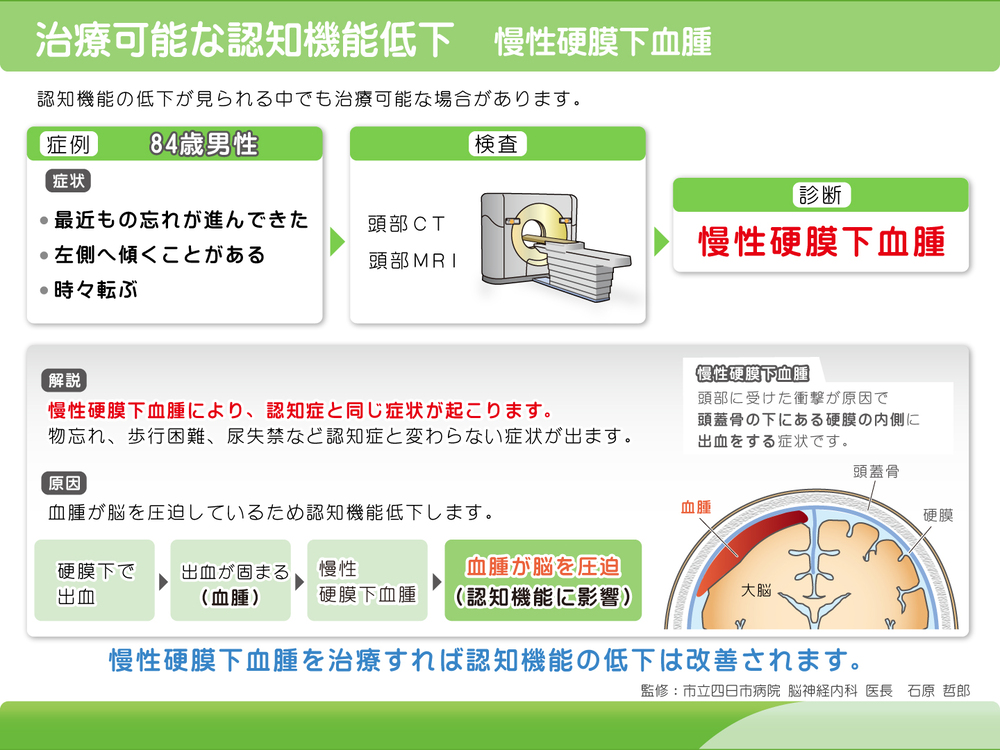
慢性硬膜下血腫
頭部外傷が原因 となり、3週間~3か月程度の慢性期 に、硬膜下(脳を覆う膜の下)に血腫が生じること があり、これを 慢性硬膜下血腫 といいます。
中高年の男性に多くみられ、頭痛や手足の麻痺、認知機能の低下、意識障害 などの症状が現れることがあります。
血腫が小さい場合 には、五苓散を含む薬物療法が検討 されることがあります。一方で、血腫が大きくなり症状が出現した場合 には、適切な医療機関での手術治療が必要 となることがあります。
てんかん
てんかん とは、大脳の神経細胞が異常に興奮することにより、さまざまな脳の症状(発作)が繰り返し起こる慢性の疾患 です。
有病率は0.5~1% とされ、頻度の高い神経疾患の一つ といわれています。
てんかんの発作 には、けいれん、精神症状、意識消失 など、さまざまなタイプがあります。一般的に「てんかん=けいれん」と思われがちですが、実際にはてんかんの発作の一部がけいれんを伴うものであり、その他の症状も見られる ことがあります。
近年では、65歳以上の高齢者において新たに発症する「高齢者てんかん」 が増加しており、物忘れや性格変化の原因となる こともあります。
てんかんの原因は多岐にわたりますが、診断にはMRIやCT検査が行われます。
検査の結果、治療が必要と判断された場合には、抗てんかん薬による薬物療法を開始するか、必要に応じて専門医療機関をご紹介 します。
めまい
めまいを経験したことがある方は少なくない と思います。めまいが起こると、多くの方が脳に異常が生じたのではないか と考えることがあるようです。
しかし、実際には 脳の病気が原因となるめまいは約10% とされ、多くの場合は別の要因によるもの です。
特に、めまいの60%以上は耳の病気に関連している と報告されています。
耳(内耳)の病気が原因のもの(60%以上)
メニエール病、良性発作性頭位めまい症(BPPV)、前庭神経炎など
脳の病気が原因のもの(10%程度)
脳卒中(脳梗塞・脳出血)、脳腫瘍など
その他のもの(30%程度)
起立調節障害、PPPD(持続性知覚性姿勢誘発めまい)など
当院の診療
当院では、脳の病気が原因となるめまいについて、CT・MRI検査を用いて評価 することが可能です。
また、重心動揺検査 を用いることで、めまいや平衡機能障害の診断 を行うことができます。

三叉神経痛・片側顔面けいれん
三叉神経痛
三叉神経 は、顔の感覚を脳に伝える神経 です。この神経を介して顔面に痛みを感じる疾患 を 三叉神経痛 といいます。
食事、歯みがき、洗顔などの日常動作で顔面に痛みが生じ、生活に支障をきたす ことがあります。
また、季節の変わり目(特に11月や1~2月)に症状が悪化しやすい と報告されています。
原因
三叉神経痛の原因には、以下のようなものが考えられます。
- ヘルペス感染症
- 多発性硬化症などの神経疾患
- 脳腫瘍による神経の障害
- 血管による三叉神経の圧迫(最も一般的な原因)
多くの場合、脳幹付近で三叉神経が血管に圧迫されることにより発症 するとされています。
診断
診断にはMRI検査が有用 とされ、三叉神経が血管に圧迫されている所見が確認された場合、三叉神経痛の可能性 が考えられます。
治療
三叉神経痛の治療 には、薬物治療、手術治療、定位放射線治療 があります。
まずは 薬物治療 が行われ、最も有効とされるのはカルバマゼピン です。その他、症状に応じて以下の薬剤が使用されることもあります。
- 抗痙縮薬(バクロフェン)
- 抗てんかん薬(フェニトイン、バルプロ酸、クロナゼパム、ガバペンチン)
薬物治療で十分な効果が得られない場合、手術治療 が検討されます。
- 微小血管減圧術(MVD):神経を圧迫している血管を移動させる手術
- 定位放射線治療(ガンマナイフ、サイバーナイフ):放射線を用いた非侵襲的な治療
手術治療や定位放射線治療を希望される場合は、適切な医療機関をご紹介 します。
片側顔面けいれん
顔の片側(半分)が、自分の意思とは関係なくピクピクとけいれんする病気 で、医学的には 片側顔面痙攣 といいます。
多くは眼の周囲の顔面筋から始まり、次第に 顔全体に広がる ことがあります。重症化すると、顔の片側が引きつったようになったり、眼を閉じにくくなる ことがあります。
原因
片側顔面けいれんの原因 として、顔面神経が脳幹から出る部位で血管に圧迫されること が関与しているとされています。片側顔面けいれんの約99%は、血管圧迫が原因 と報告されています。
診断
診断にはMRI検査が必要 とされ、脳腫瘍などの血管圧迫以外の病気を除外 したうえで、圧迫血管の有無を確認 します。
治療
片側顔面けいれんの治療 には、保存的治療、ボツリヌス治療、手術治療 があります。
- ボツリヌス治療
ボツリヌス毒素を顔面筋の特定部位に注射し、筋肉の過剰な動きを抑えることで、けいれんを軽減 します。
1回の注射で平均3~4か月程度の効果が持続 します。ただし、軽い麻痺症状が出ることがあり、症状が完全に消失するわけではありません。
※当院ではボツリヌス治療を行っています。 - 手術治療(微小血管減圧術)
圧迫している血管を移動させて神経への負担を軽減する手術 です。手術治療を希望される場合には、適切な専門医療機関をご紹介 します。
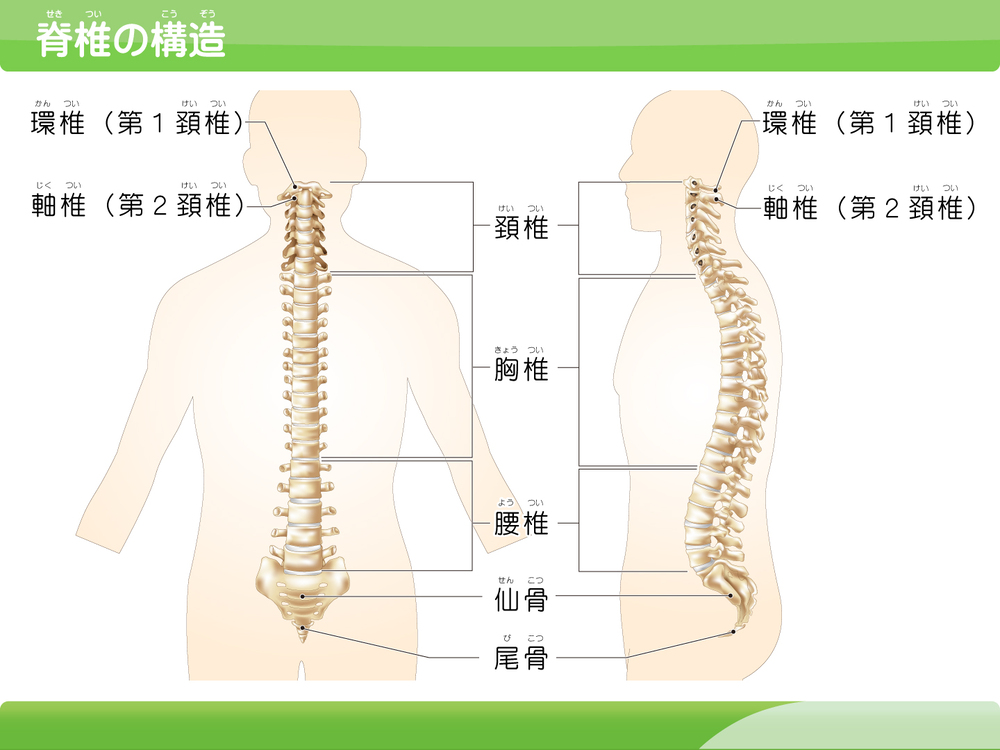
脊髄脊椎疾患
手足のしびれや痛みの原因を詳しく調べると、脊椎や脊髄の病気が関与していることが少なくありません。
脊椎 は背骨のことで、頚椎、胸椎、腰椎の24個の骨 からなり、各骨の間には椎間板(クッションの役割) が挟まれています。
一方、脊髄 は脳から連続する中枢神経 であり、脊椎の中を通りながら末梢神経へ脳の指令を伝える役割 を果たしています。
加齢などによって背骨や椎間板が変形 すると、脊髄や脊椎周囲の末梢神経に影響を与え、手足のしびれや痛みを引き起こす ことがあります。
代表的な疾患として、椎間板ヘルニア や 脊椎症 が挙げられます。
また、まれに脊髄腫瘍が原因となることもあります。
診断と治療
診断には、診察のほか、CTやMRI検査が行われます。
治療の基本は保存的治療 ですが、症状に応じて外科的治療が検討される ことがあります。
手術が必要と判断された場合には、脳神経外科や整形外科の専門医療機関をご紹介 します。